Czym jest i jak objawia się PCOS?
Zespół policystycznych jajników, PCOS (ang. policystic ovary syndrome) jest jedną z najczęstszych chorób o podłożu hormonalnym wśród kobiet w wieku rozrodczym. Szacuje się, iż schorzenie to dotyka od 5 do 15 % kobiet [1, 2, 3]. Do objawów, a zarazem kryteriów rozpoznania tego zespołu zaliczają się [1]:
kliniczne i/lub biochemiczne objawy hiperandrogenizacji (HA) – nadmierne owłosienie typu męskiego, łojotok, trądzik, wypadanie włosów
zaburzenia owulacji w przynajmniej 6 cyklach miesiączkowych w ciągu 12 miesięcy (OD)
mnogość cyst na jajnikach widoczna na obrazie USG (PCOM)
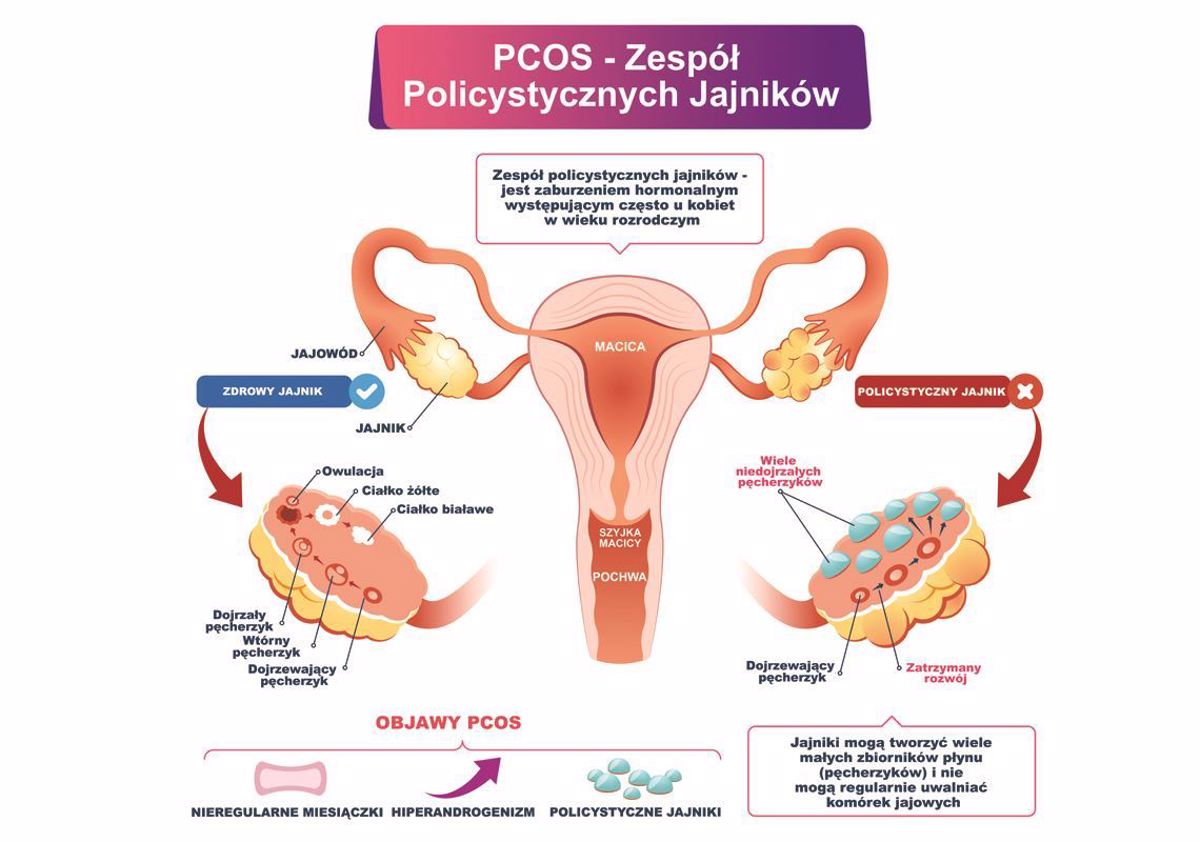
Źródło: https://www.synevo.pl/zespol-policystycznych-jajnikow-pcos/
Ciekawym jest fakt, że kryteria wobec diagnozowania PCOS kilkukrotnie zmieniły się przez ostatnie 30 lat. Kluczowymi były wyżej wymienione, jednak stopniowano ich znaczenie. Obecnie występowanie równolegle co najmniej dwóch objawów jest równoznaczne z wystąpieniem zespołu policystycznych jajników. Niektórzy lekarze i badacze kładą również nacisk na określenie fenotypu, czyli zespołu danych cech towarzyszących chorobie [3, 4], co w przypadku PCOS oznacza jednoczesne występowanie danych objawów:
- F – fenotyp
- HA – hiperandrogenizacja
- OD – zaburzenia owulacji
- PCOM – mnogość cyst na jajnikach
F1. HA + OD + PCOM
F2. HA + OD
F3. HA + PCOM
F4. OD + PCOM
Dokonanie tego podziału oraz wnikliwej obserwacji pacjentek o określonych fenotypach choroby może w przyszłości doprowadzić do lepszego zrozumienia tego schorzenia.
Sama obecność obrazu policystycznych jajników w badaniu USG nie jest uznawana za wystarczającą dla postawienia diagnozy PCOS [4]. Aby ta była w pełni miarodajna należy wykluczyć inne zespoły przebiegające z podobnymi objawami jak: wrodzony przerost nadnerczy zespół Cushinga, hiperprolaktynemię, niedoczynność lub nadczynność tarczycy, guzy wydzielające androgeny oraz akromegalię [5]. Rozpoznanie w dużej mierze uzależnione jest od stwierdzenia podwyższonego poziomu androgenów w surowicy krwi oraz zaburzeń lub całkowitego zahamowania miesiączkowania.
Zaburzenia obserwowane u kobiet z PCOS
Dotychczas pełny patomechanizm tej choroby nie został dokładnie poznany, jednak spekuluje się, iż zależny jest on od różnych fenotypów zespołu [5]. Współzależność i "zawirowanie" hormonalne obrazuje poniższa grafika [4].
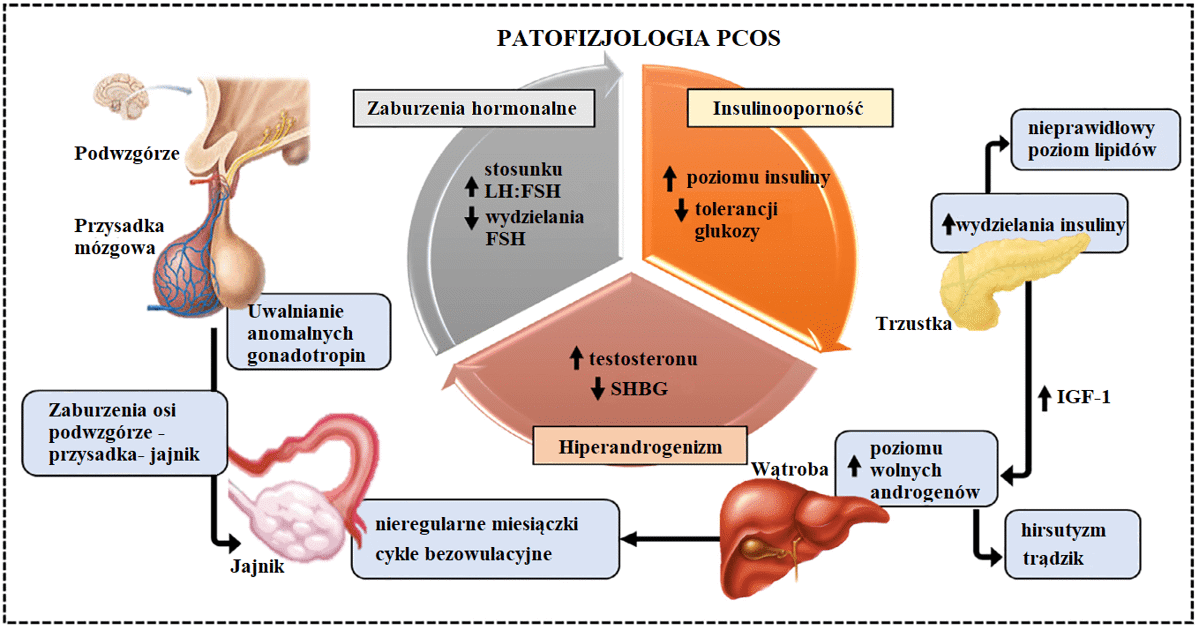
Źródło: Bulsara J. i inni, A review: Brief insight into Polycystic Ovarian syndrome, Endocrine and Metabolic Science, Vol. 3, 2021, 100085
Najczęściej obserwowane dolegliwości to:
Zwiększone stężenie LH (hormonu luteinizującego, luteotropiny) co docelowo stymuluje komórki tekalne (osłonkę pęcherzyka jajnikowego) do nadmiernej produkcji androgenów, której konsekwencją jest dalsze nasilenie wydzielania gonadoliberyny, a dalej LH [5];
Insulinooporność i hiperinsulinemia – nadmiar androgenów prowadzi do otyłości androidalnej, redystrybucji trzewnej tkanki tłuszczowej i dyslipidemii, czyli zaburzenia poziomu lipidów we krwi - prowadzi to m.in. do zmian miażdżycowych oraz otyłości. Co więcej, insulina również stymuluje komórki osłonki pęcherzyka jajnikowego, a także zmniejsza syntezę SHBG (ang. sex hormone binding globulin – globulinę wiążącą hormony płciowe), która jest wiążącym androgeny białkiem osocza;
Hiperandrogenemia – powoduje wzrost liczby pęcherzyków jajnikowych oraz zatrzymanie ich rozwoju. Jajniki są uważane za główne źródło nadmiaru androgenów, lecz również nadnercza wydzielają ich zwiększone ilości. Bierze się również pod uwagę genetyczne predyspozycje do nadmiernego wydzielania tego hormonu [6];
Androgeny, męskie hormony u kobiet?
Androgeny to grupa hormonów płciowych, które przeważają u mężczyzn (produkowane w męskich jądrach oraz nadnerczach, są m.in. prekursorami testosteronu, odpowiedzialne są za maskulinizację czy proces spermatogenezy [6]).
Występują również w niewielkich ilościach u kobiet. Gdy mieszczą się w normie, regulują metabolizm kostny, wpływają na skład ciała, masę mięśniową, nastrój, stan skóry oraz funkcje seksualne. Ich produkcja zachodzi w jajnikach oraz nadnerczach [7].
Stres oksydacyjny a PCOS
Badacze zaczęli zwracać uwagę na rolę stresu oksydacyjnego w patogenezie PCOS [3]. Wciąż jednoznacznie nie ustalono, czy wpływa on na rozwój choroby, czy jest wtórnym zaburzeniem, które jest wynikiem hiperglikemii i insulinooporności. Zwrócono uwagę na występowanie stresu oksydacyjnego u kardiologicznych pacjentek z PCOS poprzez stwierdzeniu podwyższonego stężenia malonylodialdehydu (MDA), który jest produktem utleniania się lipidów przez wolne rodniki. Wykazano również związek pomiędzy utlenianiem lipidów a hiperglikemią [8, 9].
Warto również dostrzec związek z występowaniem wolnych rodników w układzie rozrodczym kobiet a ich niepłodnością [10]. Choć stres oksydacyjny niewątpliwie ogrywa rolę w patogenezie wielu czynników powodujących naturalną niepłodność, to jednak jej przyczyna pozostaje niejasna i uważana jest za naukowe wyzwanie [11].
Leczenie zespołu policystycznych jajników
Do celów leczenia PCOS zalicza się [5]:
poprawa parametrów metabolicznych oraz zmniejszenie ryzyka rozwoju cukrzycy
zmniejszenie ryzyka rozrostu i raka endometrium
zmniejszenie nasilenia hiperandrogenizacji
leczenie niepłodności
indukcja owulacji
Medycyna konwencjonalna skupia się głównie na farmakoterapii PCOS, jednak w tej jak i wielu innych chorobach należy skupić się na modyfikacji stylu życia. W pierwszej kolejności należy skupić się na leczeniu dietetycznym polegającym na trwałej zmianie przyzwyczajeń żywieniowych.
Kolejnym ważnym elementem jest wprowadzenie indywidualnie dobranych ćwiczeń fizycznych. Nie trzeba od razu wykupować rocznego karnetu na siłkę. Dobrze jednak stopniowo wprowadzać aktywności, które sprawiają nam przyjemność i są dostosowane do naszego codziennego życia – bez wygórowanych celów i siłowemu przekraczaniu własnych granic. Dzięki temu łatwiej będzie Wam budować dobre nawyki.
Podczas terapii ważną rolę odgrywają prawidłowo dobrane zioła, które świetnie wspierają organizm w trakcie leczenia. W drugiej części artykułu przedstawię najlepiej przebadane i najczęściej polecane rośliny i suplementy w leczeniu zespołu policystycznych jajników.